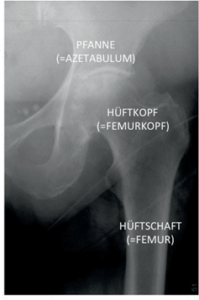
- How is the hip joint structured?
- What are the reasons for hip replacement surgery?
- What happens in cases of hip osteoarthritis?
- What conservative treatment options are available for hip osteoarthritis?
- What is avascular necrosis of the femoral head?
What is the structure of the hip joint?
The hip joint connects the pelvis to the thigh. Due to its anatomical structure, it allows for extensive mobility in the lower extremity and is therefore also referred to as a ball-and-socket joint (a special type of spherical joint). The joint consists of the joint socket (= acetabulum) and the head of the thigh bone (= femoral head) (Fig. 1).
All three bones of the pelvis, the ilium, pubic bone and ischium, are involved in the structure of the hip socket. The socket itself corresponds to a hollow hemisphere. An arched fibrocartilage lip (=labrum) surrounds almost the entire acetabulum beyond the equatorial plane and encloses the adjacent femoral head. This is why it is also called a ball-and-socket joint, which allows for flexion, extension, abduction, adduction and rotation. Strong ligaments surrounding the hip joint and the muscles near the hip joint prevent the joint from dislocating despite the large range of motion. The head and socket are almost completely covered with hyaline cartilage. A strong joint capsule surrounds the entire hip joint.
What are the reasons for hip replacement surgery?
The need for an artificial hip joint can be caused by malformations in childhood, but also by later diseases in adulthood. In terms of the age of onset, hip dysplasia, a form of anatomical malformation of the hip joint, is particularly noteworthy. Flattened hip sockets lead to selective misalignment and thus to premature wear. Spontaneous detachment of the femoral head (= epiphysiolysis capitis) is less common in young people, but can also lead to endoprosthetic treatment later on. In adulthood, degenerative changes in the joint (= osteoarthritis) are the main reason for needing an endoprosthesis and are described in more detail in the next section.
What happens in hip joint osteoarthritis?
Accident-related injuries to the joint and long-term excessive or incorrect strain can lead to damage to the cartilage surface with progressive joint wear (= osteoarthritis). Doctors refer to osteoarthritis of the hip joint as ‘coxarthrosis’. The human body cannot replace lost cartilage. Misalignments of the axis lead to rapid progression of the disease. This causes inflammation of the synovial membrane, which then produces more joint fluid, resulting in hip joint effusion. Tension in the joint capsule causes increased discomfort and pain, referred to as ‘activated osteoarthritis’. In the final stage of osteoarthritis, complete loss of cartilage can occur, leading to restricted movement and ultimately stiffening of the hip joint. In addition to initial pain during activity, pain at rest also occurs increasingly. Typical for osteoarthritis is the so-called ‘start-up pain’. In the morning after getting up or after sitting for a long time, the first steps are difficult because the joint is ‘rusty’.
What conservative treatment options are available for hip joint osteoarthritis?
Treatment is tailored to the cause and extent of osteoarthritis (stage). In the early stages, physiotherapy, pain medication, shock-absorbing insoles and reduced everyday and occupational stress can help. The cause of the wear process should be clarified at an early stage in order to also consider corrective surgery on the femoral head or hip socket (= femoroacetabular impingement). As osteoarthritis progresses, the only remaining treatment option is medication for pain relief. Physiotherapy can counteract joint stiffness and its effects on the spine or knee joint. If pain increases, prosthesis implantation is indicated.
What is aseptic necrosis of the femoral head?
A local circulatory disorder of the femoral head leads to tissue death (necrosis). Cartilage and bone tissue lose their mechanical function in this area. Movement in the affected hip becomes painful. Treatment is tailored to the stage of the disease and initially consists of intravenous medication or drilling. If the deformity worsens, the only option left is a prosthesis.
With the kind support of Dr Kathi Thiele (Charité Berlin)
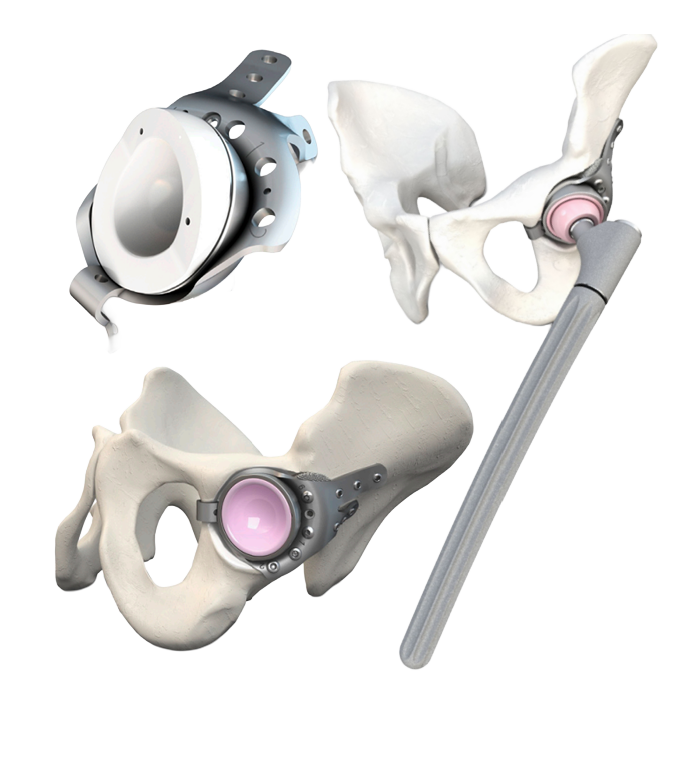
The artificial hip joint consists of a socket component that is anchored in the pelvis and a stem that transfers movements to the thigh bone. The artificial femoral head (e.g. metal, ceramic) is attached to the thigh stem and moves in the socket insert (= inlay) of the new socket component (=metal). The inlays are usually made of UHMWPE (ultra-high molecular weight polyethylene) or, increasingly, of highly cross-linked polyethylene (HXLPE) and ceramic. The polyethylene (PE) used in prosthetics is a specially hardened plastic that exhibits low friction and therefore low wear or deformation in interaction with other joint partners.
In cases of large bone defects, either primary or following multiple interventions, both the cup and stem components must be custom-made. Other cup designs, such as rings or cups with screw systems, are available for prosthesis replacement (revision). The stem lengths and anchoring may also vary (Fig. 2).
How long does an artificial hip joint last today?
The lifespan of a hip prosthesis depends, among other things, on the following factors:
- Age at the time of the first operation
- Duration and intensity of strain
- Anatomy of the joint (malalignment)
- Cause of joint wear / metabolic bone diseases
- Quality of the implantation
- Abrasion due to the release of particles from the prosthesis
For this reason, the lifespan of hip prostheses cannot be specified precisely. Data from international patient registries demonstrate the very good long-term performance of hip prostheses. Around three-quarters of hip prostheses today have a lifespan of 15–20 years, and at least half have a lifespan of 25 years (1,2,3).
What do ‘cemented’ and ‘cementless’ mean in hip prosthetics?
In cemented hip replacement, a load-bearing bond between the implant and the bone is created using a biocompatible synthetic resin cement. This allows the hip to bear weight at an early stage following the operation. In a cemented hip, the contact between the bone and the implant is established solely by the shape of the implant (design, surface). By preparing the bone, the surgeon optimises the fit with the prosthesis to ensure its long-term durability. However, the bone still needs to grow into or onto the surface of the prosthesis after the operation, which is why the treating doctor often recommends partial weight-bearing on the leg for several weeks. The decision as to which type is best suited to you as a patient depends on many factors (age, fitness, bone quality, anatomy, etc.) and is decided on an individual basis by the treating doctor in consultation with you.
How is hip replacement surgery performed?
The native hip joint is usually accessed via an anterior, lateral or posterior skin incision. The aim here is to minimise soft tissue trauma as much as possible. Once the joint has been opened, the worn femoral head and part of the femoral neck are removed. Subsequently, both the acetabulum and the femur are shaped using special instruments to achieve the required form, ensuring a precise fit with the implants. Depending on the implant used, the prosthesis may be cemented or cementless. After implantation of the metal components (stem, cup), including the so-called inlay, the inserted joint is reduced and checked for dislocation resistance (= the joint must not dislocate when moved). Finally, the wound is closed in layers whilst visualising the extensor mechanism. Once the operation is complete, an X-ray is taken to confirm the precise positioning of the prosthesis.
Text: With the kind support of Dr Kathi Thiele (Charité Berlin)
 Die Entscheidung für ein künstliches Gelenk ist nicht immer einfach zu treffen und führt trotz aller Entwicklung zu einigen Veränderungen im Leben. Um den Entscheidungsprozess zu erleichtern, können die nachfolgenden Fragen und Antworten vielleicht helfen.
Die Entscheidung für ein künstliches Gelenk ist nicht immer einfach zu treffen und führt trotz aller Entwicklung zu einigen Veränderungen im Leben. Um den Entscheidungsprozess zu erleichtern, können die nachfolgenden Fragen und Antworten vielleicht helfen.
- Bin ich bereit für eine Hüftprothesenimplantation?
- Ich bin übergewichtig. Sollte ich vor einer Hüftprothesenimplantation abnehmen?
- Beeinflusst Rauchen den Verlauf der Prothesenoperation?
- Ich habe eine Metallunverträglichkeit. Worauf ist bei der Prothesenimplantation zu achten?
- Welche Narkose ist für mich geeignet?
- Wann ist eine Bluttransfusion erforderlich?
- Wie groß ist das Risiko, durch eine Prothesenimplantation Hepatitis oder sogar HIV zu bekommen?
- Was sollte ein Diabetiker im Rahmen der Hüftoperation beachten?
- Wie wirkt sich eine Osteoporose auf die Lebensdauer des künstlichen Hüftgelenkes aus?
Bin ich bereit für eine Hüftprothesenimplantation?
Beantworten Sie für sich nachfolgende Fragen. Sofern die Anzahl der positiven Antworten überwiegt, profitieren Sie von der Implantation eines künstlichen Hüftgelenks.
- Ihre Hüftgelenksschmerzen schränken ihre täglichen Aktivitäten erheblich ein?
- Ihre Hüftgelenksschmerzen werden auch nach Einnahme von Schmerz-Medikamenten nicht mehr wesentlich besser?
- Sie haben nicht nur tagsüber, sondern auch nachts Hüftschmerzen?
- Sie leiden unter den Nebenwirkungen der regelmäßigen Schmerz-Medikamenteneinnahme, wie Übelkeit, Bauchschmerzen, Appetitlosigkeit?
- Alternative konservative Behandlungsmethoden führen zum jetzigen Zeitpunkt zu keinem relevanten Erfolg mehr?
Positive Antworten und das Vorliegen der nachfolgenden Erkrankungen sollten Sie über die Operation nachdenken lassen:
- Hüftgelenksarthrose
- Rheumatische Entzündung des Hüftgelenkes
- Knochennekrose des Hüftkopfes
Die Entscheidung, ob und welche Prothese für Sie als Patient am Besten geeignet ist hängt von vielen Faktoren ab und wird individuell vom behandelnden Arzt zusammen mit Ihnen entschieden.
Ich bin übergewichtig. Sollte ich vor einer Hüftprothesenimplantation abnehmen?
Die Gewichtsabnahme ist nicht zwingend erforderlich, jedoch für die allgemeine körperliche Beschaffenheit und die Überlebenszeit der Prothese sehr vorteilhaft. Extremes Übergewicht erhöht das Risiko für Wundheilungsstörungen oder eine Thrombose. Durch das hohe Körpergewicht wird außerdem die Prothese vermehrt mechanisch belastet. Dies kann sich negativ auf die Lebensdauer des Implantates auswirken.
Das Ausmaß Ihrer persönlichen Übergewichtigkeit kann z.B. durch den Body Mass Index (BMI) nach folgender Formel berechnet werden: Körpergewicht (kg) / Körpergröße (in m) zum Quadrat. Werte von ca. 18,5 – 25kg/m2 entsprechen einem Normalgewicht. Bei Werten zwischen ca. 25 und 30 kg/m2 spricht man von Übergewicht. Liegen die Werte darüber, spricht man von einer Adiposi-tas (schweres Übergewicht). Hier empfiehlt sich eine Ernährungsberatung und Gewichtsabnahme.
BMI = Körpergewicht (Kg) : Körpergröße x Körpergröße (m)
Beeinflusst Rauchen den Verlauf der Prothesenoperation?
Das Rauchen beeinflusst die Durchblutung der Gefäße negativ und setzt die Wundheilung deutlich herab. Hierzu kann es zu gefährlichen Wundinfektionen kommen. Um ein optimales Operationsergebnis zu erhalten, wäre es von Vorteil, das Rauchen zu beenden.
Ich habe eine Metallunverträglichkeit. Worauf ist bei der Prothesenimplantation zu achten?
In dem Vorbereitungsgespräch sollten Sie alle ihnen bekannten Unverträglichkeiten aufzählen. Metallunverträglichkeiten gegen Chrom oder Nickel führen z.B. zu Rötungen oder Juckreiz bei Kontakt mit der Haut. Dies kann z.B. durch Modeschmuck oder Metallknöpfe verursacht werden. Der Operateur verfügt über spezielle Prothesen, um das Metallunverträglichkeitsrisiko zu minimieren. Dementsprechend kann ein für Sie geeigneter Prothesentyp ausgewählt werden, hierfür ist jedoch die Kenntnis der jeweiligen Metallunverträglichkeit und allergischen Veranlagung Voraussetzung. Einschränkend muss jedoch erwähnt werden, dass die Bedeutung von Metallallergien bei der Implantation von künstlichen Gelenken noch nicht abschließend geklärt ist.
Welche Narkose ist für mich geeignet?
Grundsätzlich wird die Operation in Vollnarkose (Betäubungsspritze und Narkosegas mit Beatmungsschlauch) oder in Regionalanästhesie (Betäubungsspritze an das Rückenmark, Patient ist wach) durchgeführt. Welche Narkoseform für Sie am besten geeignet ist, wird in einem gemeinsamen Gespräch mit dem Narkosearzt geklärt. Beide Betäubungsarten haben sich bei der Prothesenoperation bewährt.
Wann ist eine Bluttransfusion erforderlich?
Eine Bluttransfusion wird bei Mangel von roten Blutkörperchen (Erythrozyten) gegeben. Diese transportieren den für die Zellen lebensnotwendigen Sauerstoff (O2). Sinkt die Anzahl der roten Blutkörperchen (Anämie), droht durch O2-Mangel der Zelluntergang. Dies kann zu mangelnden Organfunktionen führen. Betroffen davon sind besonders das Herz, das Gehirn, die Nieren und die Leber. Die Toleranz des Körpers in einer Mangelsituation ist unter anderem abhängig von vorbestehenden Grunderkrankungen und dem Lebensalter. Insgesamt ist die Notwendigkeit bei der Erstimplantation eines künstlichen Gelenkes deutlich reduziert. In Ausnahmefällen kann jedoch eine Bluttransfusion notwendig sein.
Wie groß ist das Risiko, durch eine Prothesenimplantation Hepatitis oder sogar HIV zu bekommen?
Die Prothesenimplantation selbst kann keine Hepatitis (Leberentzündung durch Hepatitis-Viren) oder HIV-Infektion verursachen. Ein möglicher Übertragungsweg ist der Kontakt mit Fremdblut, wie z.B. bei einer Fremdbluttransfusion oder Injektion von Gerinnungsfaktoren. Die Aufbereitung der Blutkonserven unterliegt einer sehr strengen Prozedur, wobei Spender und Blutpräparate auf Viren sorgfältig geprüft werden. Dennoch verbleibt ein minimales Restrisiko.
Was sollte ein Diabetiker im Rahmen der Hüftoperation beachten?
Eine Operation bedeutet Veränderung im Lebensrhythmus und Stress für den Körper, was mit einem veränderten Stoffwechsel einhergeht. Beides führt damit zumeist zu einer geringen vorübergehenden Entgleisung des Blutzuckerspiegels. Passen Sie die Insulindosis deshalb in Absprache mit Ihrem behandelnden Arzt Ihrer veränderten Situation an. Wenn Sie zuckersenkende Tabletten einnehmen, sprechen Sie mit Ihrem Arzt schon vor der Operation darüber, ob und in welchem Umfang eine vorübergehende Blutzuckerwerterhöhung von Ihrem Körper toleriert wird. Auch müssen anteilig Diabetesmedikamente vor der Operation pausiert werden.
Bevor Sie Änderungen an Ihrer Medikation vornehmen besprechen Sie dies mit Ihrem behandelnden Arzt!
Wie wirkt sich eine Osteoporose auf die Lebensdauer des künstlichen Hüftgelenkes aus?
Eine Osteoporose bedeutet eine Verminderung der Kalksalze im Knochengewebe, was zu einer Minderung der Stabilität führt. Hierdurch erhöht sich die Frakturgefahr unabhängig einer stattgehabten Operation. Durch eine geeignete Operationstechnik lässt sich die Prothese auch bei osteoporotischem Knochen fest verankern. Eine Bestätigung, dass sich die Prothese schneller lockert, gibt es bisher nicht. Vermeiden Sie dennoch Stürze oder gelenkbelastende Sportarten, da es hierbei zu Brüchen des umgebenden Knochens kommen kann.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)

- Was ist eine Hüftprotheseninfektion?
- Was ist eine “aseptische” Hüftprothesenlockerung?
- Besteht nach Implantation eines künstlichen Hüftgelenkes die Gefahr einer Beinlängen-Differenz?
- Was bedeutet der Begriff “heterotope Ossifikation”?
- Wann muss eine Hüftprothese gewechselt werden?
- Was ist eine Schleimbeutelentzündung im Bereich der operierten Hüftprothese?
- Was bedeutet der Begriff “Girdlestone-Hüfte”?
Was ist eine Hüftprotheseninfektion?
Die Hüftprotheseninfektion ist eine bakterielle Infektion. Hierbei wird eine Frühinfektion (innerhalb von drei Wochen nach der Operation) von einer sogenannten Spätinfektion unterschieden. Diese kann noch Jahre später und häufig schleichend auftreten. Der Verdacht besteht dann, wenn es zu Schmerzen, Schwellung, Rötung der Haut sowie zu einer verlängerten Sekretion bei frischen Wunden kommt. Spülungen der Operationswunde, Antibiotikaeinsatz oder bei hartnäckigem Verlauf auch der Ausbau oder Wechsel der Hüftendoprothese sind zur Behandlung erforderlich.
Der Arzt sollte deshalb sowohl vor der Operation als auch bei liegender Prothese von Ihnen über Entzündungen im Zahn- oder Hals-Nasen-Ohrenbereich bzw. bei Infektionen des Magen-Darm-Traktes informiert werden. Ebenfalls können Verletzungen an Finger- und Zehennägeln kleine Eintrittspforten für Keime sein und müssen deshalb vor dem Eingriff und bei liegender Prothese entsprechend behandelt werden. Alle Lockerungen von Hüftimplantaten innerhalb der ersten drei Jahre sind immer verdächtig für das Vorliegen einer Infektion.
Was ist eine “aseptische” Hüftprothesenlockerung?
Trotz korrekter Operation kann es in Einzelfällen zu einer Prothesenlockerung kommen. Der Begriff „aseptisch” bedeutet, dass keine Bakterien an dem Lockerungsprozess der eingebauten Prothese beteiligt sind. Im Falle einer zementierten Prothese ist zumeist der Zementmantel um die Prothese herum gebrochen, so dass das Metall keinen festen Halt mehr am Knochen findet. Bei zementfreien Prothesen liegt kein ausreichender Kontakt mehr zwischen Knochenbälkchen und Metall vor. Die Prothese schwingt bei jeder Bewegung, anstatt fest am Knochengewebe zu liegen. Häufiger Grund für aseptische Prothesenlockerungen ist der vermehrte Abrieb, der bei erhöhten Belastungen entstehen kann. Die Abriebpartikel führen zur Auslösung einer Entzündungskaskade, die wiederum die Lockerung der Prothese herbeiführt.
Besteht nach Implantation eines künstlichen Hüftgelenkes die Gefahr einer Beinlängen-Differenz?
Moderne bessere Planungsmöglichkeiten ermöglichen im Zusammenhang mit der präoperativ aufgenommenen Röntgenaufnahme eine passgenaue Planung des zu verwendenden Implantats. Zugunsten einer optimalen Muskelspannung oder Passgenauigkeit zwischen der individuellen Anatomie und der vorgefertigten Implantate kann sich die vorherige Beinlänge jedoch ändern. Differenzen > 1cm sind in der Regel jedoch nur zu erwarten, wenn auf der Hüftgegenseite ebenfalls eine Pathologie vorliegt und der Ausgleich nicht sofort vorgenommen wird.
Was bedeutet der Begriff “heterotope Ossifikation”?
Heterotope Ossifikationen beschreiben die Entstehung von Knochengewebe an Stellen, wo normalerweise Muskeln oder Sehnen verlaufen. In Extremfällen sollten nach Abschluss der Knochenneubildung diese operativ entfernt werden, da sie eine massive Bewegungseinschränkung verursachen können. Als Prophylaxe bei Ossifikationstendenz hat sich der kurzfristige Einsatz von Medikamenten ausgezahlt oder eine einmalige Bestrahlung vor einer ggf. notwendigen Operation.
Wann muss eine Hüftprothese gewechselt werden?
Schmerzhaft gelockerte und mit Bakterien infizierte Prothesen sollten in der Regel gewechselt werden. Ein weiterer Grund kann der persistierende Oberschenkelschmerz nach dem Einbau einer zementfreien Hüftprothese sein.
Was ist eine Schleimbeutelentzündung im Bereich der operierten Hüftprothese?
In Höhe der Hüfte liegt zwischen dem Oberschenkelknochen und den Oberschenkelsehnen ein Schleimbeutel. Reizungen (=Entzündungen) können Schmerzen verursachen. Sprechen Sie Ihren behandelnden Arzt auf mögliche Behandlungsmöglichkeiten an.
Was bedeutet der Begriff “Girdlestone-Hüfte”?
Der Begriff „Girdlestone-Hüfte“ beschreibt den Zustand nach Entfernung einer Hüftendoprothese. Sie stellt in der heutigen Zeit eher eine temporäre Lösung im Rahmen einer zweizeitigen Infektsanierung dar. Bei Patienten mit sehr schlechtem Allgemeinzustand bzw. desaströser knöcherner Defektsituation kann die Girdlestone-Anlage jedoch auch als endgültig angesehen werden. Die Oberschenkelmuskelkraft ist in dem operierten Bein mit einer „Girdlestone-Hüfte“ vermindert. Gehstöcke gleichen dies aus.
Text: Mit freundlicher Unterstützung von Dr.med. Kathi Thiele (Charité Berlin)
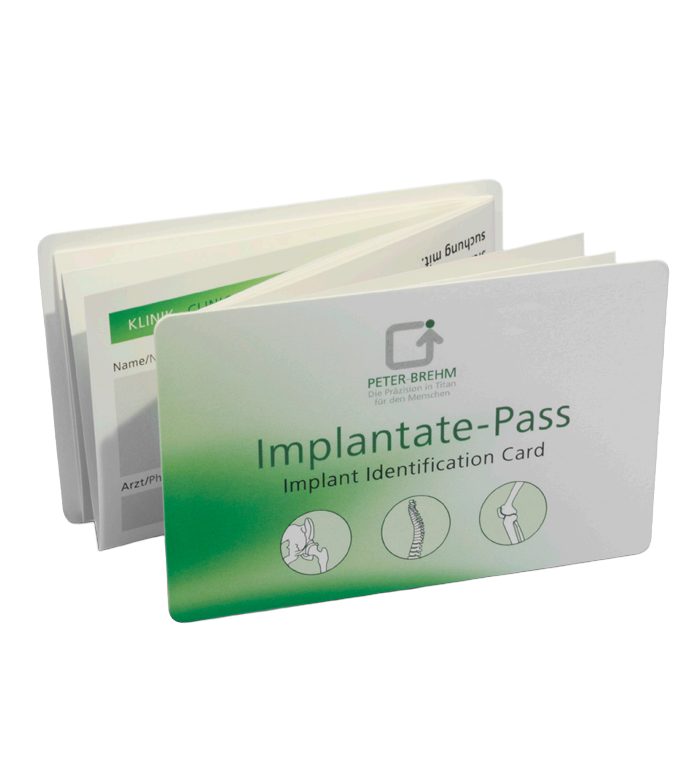
- Wie komme ich nach der Hüftprothesenoperation in meiner Umgebung wieder zurecht?
- Wie schütze ich mich nach der Hüftprothesenoperation vor einer tiefen Beinvenenthrombose?
- Wie schütze ich mich kurz nach einer Hüftprothesenoperation vor einer Implantatverrenkung (Luxation)?
- Was bedeuten Oberschenkelschmerzen nach einer Hüftprothesenimplantation?
- Wie lange dauert der stationäre Aufenthalt?
- Was ist ein Implantate-Pass?
Wie komme ich nach der Hüftprothesenoperation in meiner Umgebung wieder zurecht?
Nach einer Hüftprothesenoperation hilft Ihnen die Krankengymnastik zu erlernen, wie Sie eigenständig aus dem Bett aufstehen, sich mit Gehstöcken fortbewegen und Treppen steigen. Weiterhin zeigt Ihnen der Therapeut, welche Bewegungen Sie zum Schutz vor einer Luxation unbedingt vermeiden müssen.
Ein spezielles Krankenbett ist nur sehr selten erforderlich. Hilfreich ist es, wenn Sie in den ersten Wochen einen Stuhl in die Dusche stellen können oder ein sogenanntes Sitzbrett über die Badewannenränder legen können.
Wie schütze ich mich nach der Hüftprothesenoperation vor einer tiefen Beinvenenthrombose?
Eine Thrombose ist eine Gefäßerkrankung, bei der sich ein Blutgerinnsel in einem Gefäß bildet. Zunächst empfiehlt es sich, vor einer Prothesenoperation mit dem Hausarzt oder Operateur über persönliche Risiken der Thromboseentstehung zu sprechen: Wurde bei Ihnen zuvor schon einmal eine Thrombose festgestellt? Liegen bei Ihnen Risikofaktoren vor, die eine Thrombose begünstigen? Nehmen Sie Medikamente, welche die Blutgerinnung beeinflussen? Nach der Operation helfen unter anderem Kompressionsstrümpfe, Beinmuskelübungen und spezielle Venenmanschetten, das Risiko so klein wie möglich zu halten. Die blutverdünnende (antikoagulative) Therapie muss bei fehlender Vollbelastung entsprechend der Anweisungen des behandelnden Arztes nach der Operation (postoperativ) in Form von Spritzen oder Tabletten fortgesetzt werden.
Trinken Sie ausreichend Flüssigkeit, wenn Ihnen aufgrund einer Herz- oder Nierenerkrankung der Arzt nichts Gegenteiliges rät. Einige Krankenhäuser verfügen über eine spezielle Ambulanz zur Klärung des Vorgehens bei Erkrankungen des Gerinnungssystems.
Wie schütze ich mich kurz nach einer Hüftprothesenoperation vor einer Implantatverrenkung (Luxation)?
Tiefes Hinsetzen (Stuhl oder Toilette), Schuhe anziehen in der Hocke, Drehen im Bett auf die nicht operierte Seite, Überschlagen der Beine sind für die Stellung der frisch eingebauten Hüft-prothese riskant. Dies sollten Sie unbedingt in den ersten 6 Wochen nach der Operation vermeiden. Es gibt Hilfsmittel, wie z.B. Schuhanzieher, Sitzkissen, Toilettensitzerhöhungen, die Sie vor diesem Problem schützen. In den ersten Tagen nach der Operation wird Ihnen im Rahmen der Physiotherapie das korrekte Aufstehen aus dem Bett, als auch die Vorkehrungen bezüglich des Hinsetzens nahegebracht.
Was bedeuten Oberschenkelschmerzen nach einer Hüftprothesenimplantation?
Bei zementfreien Oberschenkelschäften kann ein belastungsabhängiger Schmerz auftreten, der nicht unbedingt auf eine Störung oder Komplikation der Prothese hinweist. Andere Erkrankungen, wie z.B. eine Kniearthrose, ein Rückenleiden, ein Knochenbruch oder sogar ein Gefäßleiden können ebenfalls Beschwerden im Oberschenkel auslösen. Hat die Prothese bisher jedoch keine Beschwerden verursacht und der Oberschenkelschmerz entspricht einem neu aufgetretenen Beschwerdebild, so ist eine Abklärung einer Prothesenlockerung dringend notwendig.
Wie lange dauert der stationäre Aufenthalt?
Die Dauer des stationären Aufenthaltes hängt von der Art der Operation, möglichen Begleiterkrankungen und dem Erholungsverlauf ab. Sie beträgt derzeitig durchschnittlich sieben bis zehn Tage, kann aber durchaus auch kürzer oder länger sein. Insbesondere bei Wechseloperationen ist von einem längeren Aufenthalt auszugehen.
Was ist ein Implantate-Pass?
Bei jeder Operation, in welcher der Patient ein künstliches Implantat erhält, wird ein Ausweis ausgestellt. Der sogenannte Implantate-Pass (Abb. 3) beinhaltet neben Personendaten Angaben zum Operationstag, der betroffenen Extremität und dem verwendeten Implantat. Hiermit können Sie sich unter anderem am Flughafen bei der Kontrolle durch Metalldetektoren ausweisen. Der Ausweis ist zu jeder ärztlichen Vorstellung mitzubringen, da der Arzt dadurch wichtige Informationen erhält.
Text: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)

- Bin ich nach einer Hüftprothesenoperation wieder arbeitsfähig?
- Bin ich mit einer Hüftprothese noch sportfähig?
- Ist die Sexualität nach einer Hüftprothese eingeschränkt?
- Bin ich nach einer Hüftprothesenimplantation alle Schmerzen los?
- Kann ich die Lebensdauer der künstlichen Hüfte positiv beeinflussen?
Bin ich nach einer Hüftprothesenoperation wieder arbeitsfähig?
Generell gilt, dass die Implantation einer Hüftendoprothese die Lebensqualität verbessern soll und somit die Aufnahme einer täglichen Belastung nach der Operation erneut ermöglicht.
In den ersten zwölf Wochen nach der Operation sollten Sie Stoßbelastungen, Hocken oder Knien, stauchende Belastungen, Heben und Tragen von schweren Lasten, große Kraftanstrengungen bzw. schwere körperliche Arbeit vermeiden. Setzen Sie vielmehr das nach der Entlassung aus der Klinik erlernte physiotherapeutische Übungsprogramm fort. Danach kann Arbeitsfähigkeit für sitzende und leichte körperliche Tätigkeiten erzielt werden. Die Einschätzung der möglichen Belastung nach Implantation kann in der Regel nicht vor 6 Wochen postoperativ vorgenommen werden.
Arbeiten auf unebenem Gelände, körperlich anstrengende Tätigkeiten (z.B. Straßenbau), regelmäßiges Stehen und Gehen auf Leitern, Gerüsten oder Dächern, sollten Sie nicht mehr durchführen. Vermeiden Sie auch das regelmäßige Arbeiten im Bücken, Knien oder in niedrigen Räumen. PKW und LKW fahren sind grundsätzlich möglich, aber ob die Gelenke und Muskeln dies einen vollen Arbeitstag von acht Stunden und mehr schmerzfrei mitmachen, muss im Einzelfall entschieden werden.
Bin ich mit einer Hüftprothese noch sportfähig?
Die Aussagen zur Sportfähigkeit nach Implantation einer Hüftendoprothese sind wissenschaftlich nicht vollends geklärt. Ausschlaggebend ist Ihre Sportfähigkeit und Erfahrung in der gewählten Sportart vor der Operation. Die Sportarten selber werden unterschieden in sogenannte „low impact“ und „high impact“ Sportarten.
Desto höher die Belastung („high impact“) der künstlichen Prothese ist, desto höher die Gefahr der Prothesenlockerung oder eines Prothesenbruchs. Besonders günstig wirken sich moderate Sportarten mit geringer Stoßbelastung aus. Dazu gehören z. B. Gehen, Radfahren, Schwimmen. Sogenannte Schnellkraft- und Kontaktsportarten (Squash, Tennis, Ballsportarten) können aufgrund abrupter Antritts- und Bremsmanöver zu einer deutlich höheren mechanischen Belastung des Kunstgelenkes führen. Dadurch kann ein schnellerer Abnutzungsprozess entstehen, weshalb Sie im Allgemeinen nicht empfohlen werden. Jogging, Skifahren, Kampf- und die meisten Wettkampfsportarten können bei über den Amateursport hinausgehender Ausübung ebenfalls die Lebensdauer des Implantats verkürzen.
Auch diese Sportarten werden deshalb sehr kritisch gesehen. Sie werden jedoch von Ihren behandelnden Ärzten individuell über die spezifischen Möglichkeiten aufgeklärt. Bitte vermeiden sie generell Sportarten, die mit einem erhöhten Sturzrisiko verbunden sind. Insgesamt ist mit der Entwicklung neuer Prothesendesigns und Gleitpaarungen die Möglichkeit gestiegen, auch Sportarten mit höheren Belastungsspitzen auszuführen.
Ist die Sexualität nach einer Hüftprothese eingeschränkt?
Nach der Wundheilung ist auch Intimkontakt möglich. Vermeiden Sie luxationsgefährdende oder schmerzende Hüftbewegungen, wie z.B. starke Beugung oder Drehung.
Bin ich nach einer Hüftprothesenimplantation alle Schmerzen los?
Arthrotisch verschlissene Bereiche des Hüftgelenkes werden durch ein Kunstimplantat ausgetauscht und führen damit zu einer deutlichen Beschwerdereduktion. Der Anteil der zu ersetzenden Bereiche ist abhängig vom vorliegenden Schädigungsgrad. Die Implantate verändern jedoch die natürliche Anatomie und Mechanik. Aus diesem Grunde kann eine vollständige Beschwerdereduktion nicht in jedem Falle garantiert werden.
Kann ich die Lebensdauer der künstlichen Hüfte positiv beeinflussen?
Die Prothese unterliegt natürlichen Verschleißerscheinungen, welche zu einem Wechsel des Implantates im Laufe der Jahre führen kann. Das persönliche Verhalten kann die Lebensdauer des Implantates entscheidend beeinflussen. Vermeiden Sie Stürze! Lebens-und Essgewohnheiten nehmen Einfluss auf den Knochenstoffwechsel und auf die mechanische Belastung der Prothese. Vermeiden Sie Sport mit erhöhter Sturzgefahr und zu großer Gelenkbelastung. Sprechen Sie mit Ihrem Arzt über Ihr persönliches Risiko.
Texte: Mit freundlicher Unterstützung von Dr. med. Kathi Thiele (Charité Berlin)


If conservative treatment approaches fail, surgical intervention should be considered. Here are a few comments on this.